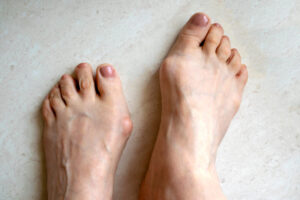
Charakterystyczne uwypukleniu, któremu może towarzyszyć obrzęk i ból, to główne objawy haluksów. Z dolegliwością zmagają się głównie kobiety, jednak okazuje się, że ich powodem jest nie tylko noszenie nieodpowiedniego obuwia. Jakie jeszcze są przyczyny powstawania haluksów? Jak rozpoznać schorzenie? Czy haluksy można całkowicie wyleczyć? Między innymi o tym rozmawiamy z Anną Uraz-Pyrzanowską, specjalistą podologiem.
Aleksandra Mazur, Ann Asystent Zdrowia: Czym są haluksy?
Anna Uraz-Pyrzanowska: Potocznie używamy nazwy halluks, jednak nie jest to pełna nazwa schorzenia. Anatomicznie największy palec stopy po łacinie nazywa się halluks, a jego patologiczna odchylenie ku pozostałym palcom będzie stanowiło chorobę, która nosi nazwę paluch koślawy albo po łacinie halluks valgus. Z medycznego punktu widzenia choroba polega na deformacji największego stawu śródstopno-palcowego. Pacjenci często są przekonani, że wyrasta im coś dodatkowego, ponieważ wizualnie pojawia się uwypuklenie torebki stawowej. Widoczne uwypuklenie jest związane z patologicznym odchyleniem się pierwszej głowy kości śródstopia od osi.
Haluksy a genetyka i tryb życia
Jakie są przyczyny powstawania haluksów?
Powstawanie haluksów jest złożone, ponieważ nie ma jednej uchwytnej przyczyny dolegliwości. Możemy jednak wskazać najistotniejsze i najczęstsze przyczyny czy grupy przyczynowo-skutkowe. W pierwszej kolejności są to predyspozycje genetyczne. Moje doświadczenie, jak i doświadczenie kolegów i koleżanek z branży, pokazuje, że istnieje ścisła korelacja rodzinna np. po linii babka – matka – córka, ale też po linii męskiej. Ze względu na gospodarkę hormonalną powstawaniu haluksów sprzyja płeć żeńska.
Kolejną przyczyną jest zaburzona biomechanika chodu, w tym przeciążanie całego przodostopia. Powodem jest noszenie butów na wysokim obcasie, ale też noszenie butów zbyt wąskich, zbyt płaskich, pozbawionych amortyzującej podeszwy, jak np. obuwie typu baleriny. Przykładem tego typu obuwia są także trampki. Z powodu niewystarczająco amortyzującej części podeszwowej i palców uciśniętych w nienaturalnej pozycji, dochodzi do osłabienia mięśni stopy, osłabienia łuków prawidłowego wysklepienia stopy i w konsekwencji do wspomnianego zwyrodnienia.
Powstawaniu haluksów sprzyja też praca stojąca, uprawianie sportów wyczynowych albo bardzo intensywnych tańców np. baletu. Przyczyną dolegliwości może być też tzw. wrodzona wiotkość stawowa, określana mianem hipermobilności stawowej, na którą cierpi pewien procent społeczeństwa. Typologia budowy stopy, tzw. stopa Mortona, w której drugi palec jest dłuższy niż pozostałe palce, jak i wrodzona wiotkość, również będą sprzyjały rozwojowi haluksów.
Przyczyną dolegliwości może być też otyłość, choroby reumatyczne, choroby zwyrodnieniowe stawów i jeszcze kilka grup chorób metabolicznych, które też będą wpływały na więzadła i mięśnie napinające więzadła.
Haluksom mogą towarzyszyć odciski i zrogowacenia
Jak rozpoznać haluksy i czy można wyróżnić różne stopnie zaawansowania schorzenia?
Kiedy haluks zaczyna pojawiać się na stopie, to początkowo może u nas nie wywoływać żadnego dyskomfortu ani żadnych niepożądanych dolegliwości. W pierwszej kolejności zauważymy nieznaczne uwypuklenie na krawędzi stopy, w okolicy nasady największego palca. W trakcie rozwoju schorzenia będą pojawiały się kolejne symptomy np. ból, obrzęk, zaczerwienie, które będą przybierać na sile. Może dojść do ograniczenia ruchomości w stawie. Pojawia się drętwienie, ból podczas zakładania butów, które dotychczas nam odpowiadały. Może pojawić się ból podczas wspinania na palce.

Co istotne z podologicznego punktu widzenia, może pojawić się problem z wrastającymi paznokciami. Mogą pojawić się np. zmiany w kształcie czy w kolorze płytki, onycholiza, czyli odklejanie się płytki paznokcia od łożyska. Haluksom mogą także towarzyszyć bolesne odciski i zrogowacenia – zarówno w obrębie samego palucha, jak i przodostopia. Jeśli wcześniej nie mieliśmy tego typu dolegliwości, to należy udać się do specjalisty. Może to być zarówno podolog, jak i fizjoterapeuta.
Obuwie optymalne
Jakie są metody leczenia haluksów?
Pierwszy etap leczenia haluksów ma na celu zmniejszenie nierównomiernego nacisku stopy na podłoże i złagodzenie dokuczliwych objawów. W wielu przypadkach dobór odpowiedniego obuwia, tzw. obuwia optymalnego, a także indywidualny dobór wkładek ortopedycznych, sprawia, że dolegliwości się zmniejszają. Podstawą zapobiegania pogłębianiu się samej koślawości jest zakup butów optymalnych, które nie będą napierały na przodostopie i nasilały dolegliwości. Dobry, wygodny but powinien mieć szerokość i długość odpowiednio dopasowaną do stopy. Powinien być także dopasowany tęgością do stopy i mieć amortyzującą i nieco grubszą podeszwę. Najlepiej, gdyby but miał regulację np. w postaci rzepu albo sznurówek. But powinien być płaski, ale nie z bardzo cienką podeszwą. Może mieć nawet niewielki obcas – od 1,5 do 4 cm. Możemy się również wyposażyć np. w ortezy indywidualne, które poprawią ustawienie palców wobec siebie, albo wkładki do butów, które będą regulowały nacisk całej stopy na podłoże.
Powinniśmy zwiększać aktywność fizyczną, wzmacniać mięśnie stopy, poprawiać kondycję całego ciała. Jeżeli np. mamy pracę siedzącą, to powinniśmy co jakiś czas wstać, zmienić pozycję. Jeśli natomiast pracujemy w pozycji stojącej, to warto co jakiś czas usiąść. Należy również bezwzględnie zadbać o dietę, zrzucić nadmiarowe kilogramy.
Haluksy a zabieg operacyjny
Należy pamiętać, że samymi ćwiczeniami stóp i działaniami zachowawczymi, o których wspomniałam, nie pozbędziemy się haluksów jako deformacji. Do diagnostyki deformacji kostno-stawowej lekarze ortopedzi najczęściej stosują skalę Manchester i jej II stopień oznacza powyżej 20 stopni odchylenia palucha od osi. Jest to stan, kiedy metodami zachowawczymi nie uleczymy deformacji i powinniśmy przeciwdziałać jej pogłębianiu się m.in. z pomocą fizjoterapeuty. Ważne są odpowiednie ćwiczenia, a także zabiegi fizykalne, które złagodzą ból, spowolnią powstawanie zniekształcenia, a tym samym zwiększą komfort chodzenia. Warto chodzić boso po miękkim podłożu oraz dobrać odpowiednie wkładki do butów.
Należy wiedzieć, że szyny czy specjalne separatory zakładane przez pacjentów na noc, nie spowodują wyleczenia. Nieskuteczne w likwidacji haluksów są też metody farmakologiczne, czyli stosowanie maści, leków. Złagodzą one ból, zmniejszą dyskomfort, ale nie uleczą. Jeżeli zmiana trybu życia, dobranie odpowiedniego obuwia nie przyniosą oczekiwanych efektów, to ortopeda może zlecić pacjentowi zabieg operacyjny. Jest to jedyna skuteczna metoda całkowitego wyleczenia i usunięcia deformacji.
Haluksy to nie tylko defekt estetyczny
Czy jeżeli podjęliśmy leczenia haluksów, to wykluczone jest noszenie butów, które zakładaliśmy wcześniej?
Okazjonalnie jak najbardziej możemy założyć tego typu obuwie, natomiast musimy sobie zdawać sprawę, że obuwie na obcasach, buty zbyt wąskie, zbyt ciasne czy nadal intensywne uprawianie niektórych sportów, może przyczynić się do nawrotu schorzenia.
Do czego może doprowadzić zlekceważenie problemu i niepodjęcie leczenia haluksów?
Należy pamiętać, że paluch jest najistotniejszym elementem prawidłowego przetaczania stopy podczas chodu. Paluch, który jest nieprawidłowo ustawiony, czyli paluch koślawy, nie będzie należycie spełniał swojej funkcji. Duża część obciążenia podczas chodu będzie wtedy przenoszona na 2. i 3. kość śródstopia, co może skutkować silnymi bólami w obrębie przodostopia. Pacjent będzie czuł pieczenie, drętwienie, bóle u nasady 2. i 3. palca. Warto wiedzieć, że haluks nie jest tylko defektem estetycznym, ale mogą mu towarzyszyć wtórne deformacje pozostałych palców. Zaburzeniu ulega cały łańcuch kinematyczny, więc mogą pojawić się dolegliwości w obszarze stawów kolanowych, biodrowych, czasami migreny. Nawet jeśli deformacja nie jest bolesna, to i tak należy ją obserwować i przeciwdziałać. W przypadku niepodjęcia działań leczniczych czy zapobiegawczych, może dojść do trudnego do wyleczenia całkowitego zniszczenia stawu śródstopno-palcowego.
Autorka: Aleksandra Mazur, Ann Asystent Zdrowia
* Serwis / aplikacja Ann dokłada wszelkich starań, aby treści składające się na zawartość serwisu były ścisłe i poprawne. Prezentowana treść jest dostarczana jedynie w celach informacyjnych lub edukacyjnych. W żadnym zakresie nie zastępuje i nie może być utożsamiana z konsultacją czy poradą lekarską.
Czytaj więcej w Ann: